哮喘
作者: 医知苑
最后更新时间: 2025-02-22
作者: 医知苑
最后更新时间: 2025-02-22
哮喘是儿童中最常见的慢性疾病。其特征是气道可逆性和阵发性收缩,气道被炎性渗出物阻塞,以及晚期气道重塑。
在本文中,我们将讨论儿童哮喘的流行病学、病理生理学、临床特征、调查和管理。
流行病学
哮喘是儿童中最常见的慢性疾病,英国每 11 名儿童中就有 1 名患有哮喘。哮喘在儿童中死亡率和发病率较低。
病理生理
哮喘的病理生理学极其复杂,人们对此知之甚少,超出了本文的讨论范围。本文我们给出了该疾病过程的基本原理,但省略了一些细节。
哮喘是一种多因素疾病,易感人群对各种刺激反应过度。该疾病过程由多种介质驱动,导致气道阻塞,在更严重的疾病中,气道重塑。
典型的过敏性哮喘是由Th2 型 T 细胞引起的。树突状细胞将过敏原呈递给这些细胞,导致这些人产生不均衡的免疫反应。
Th2细胞由树突状细胞激活,其释放的细胞因子导致体液免疫系统的激活,从而导致肥大细胞、嗜酸性粒细胞和树突状细胞的增殖增加。
反过来,这些细胞释放的细胞因子又会加剧潜在的炎症过程和支气管收缩。白三烯 C4就是一个典型例子,它对上皮细胞有直接毒性。其他介质会进一步加剧这种情况,促进渗出液的产生,例如肥大细胞释放的组胺。
风险因素
- 遗传因素:没有单一基因,但各种基因位点与哮喘有关。因此,父母或兄弟姐妹患有哮喘/过敏症是一个风险因素。
- 环境因素: 低出生体重、早产、父母吸烟(注意 - “在户外吸烟”并不能消除风险 - 香烟烟雾中的许多刺激性化学物质是看不见的,并且会粘附在父母的衣服上)
- 其他: 早年病毒性细支气管炎,诊断为特应性皮炎。
诱发因素
哮喘的恶化是由一些被称为诱发因素的刺激引起的。
- 冷空气和运动:冷空气和运动导致呼吸道干燥,从而引起细胞收缩,引发炎症反应。
- 大气污染
-
药物:
- NSAIDs 阻止花生四烯酸途径生成白三烯,而白三烯对上皮细胞有毒性。
- β受体阻滞剂可阻止儿茶酚胺对气道的支气管扩张作用
- 接触过敏原
临床特征
哮喘患者的喘息模式是病情严重程度的特征。
- 不频繁发作性哮鸣:喘息间歇发作,持续数天,无间歇性症状(白天和晚上无喘息和咳嗽)。
- 频繁发作性哮鸣:发生频率高于偶发性哮鸣(每周 2-6 次)。
- 持续喘息:大多数日子里都会喘息和咳嗽,并且可能会影响夜间的睡眠。
学龄前喘息
喘息在学龄前儿童中非常常见;多达一半的儿童在五岁生日之前至少会出现一次严重的喘息。
最常见的原因是呼吸道病毒感染,通常是人鼻病毒或呼吸道合胞病毒(RSV)。在这种情况下,喘息发作通常先于鼻炎症状出现。
大多数学龄前儿童的哮鸣声会随着年龄的增长而消失,但高达 40% 的儿童的喘息会持续到儿童期后期。
已详细记录了两种学龄前喘息的临床模式:
- 发作性病毒性喘息——仅在病毒感染时发作喘息,没有间歇性症状。
- 多种触发因素喘息——不仅因病毒感染而发出喘息,而且也因其他触发因素(如接触空气过敏原和运动)而发出喘息。
很难预测哪些患有喘息的学龄前儿童以后会被诊断为哮喘。
历史
仔细询问病史对于确保症状与哮喘诊断相符至关重要。虽然哮喘是儿童中最常见的慢性疾病,但很容易诊断不足/误诊/过度诊断。
必须建立的重要特征包括:
- 出现症状的年龄
- 症状频率
- 症状的严重程度(缺课几天?孩子可以在学校上体育课吗?他们可以和朋友一起玩耍而不会出现症状吗?夜间症状?)
- 先前尝试过的治疗方法
- 任何医院就诊(A+E 或入院 – 包括 HDU/ITU 入院 – 是否使用呼吸机?
- 存在食物过敏
- 引发症状的因素:运动、冷空气、烟雾、过敏原、宠物、潮湿的住房
- 疾病史:病毒感染、湿疹、花粉症
- 过敏症家族史
检查
哮喘儿童在急性发作期间的临床检查几乎总是正常的。临床检查应检查以下内容:
- 杵状指(不提示哮喘,更提示囊性纤维化或支气管扩张)
- 胸部形状——胸部充气过多表明哮喘控制不佳
- 胸部对称
- 呼吸音
- 出现捻发音(不提示哮喘)
- 出现哮鸣音
- 检查喉咙以评估扁桃体肿大:是否是感染原因?
检查
在初级保健中,很少进行检查;哮喘是一种临床诊断,没有单一的诊断测试。如果临床病史和检查结果与哮喘相符,且诊断无疑问,则可能不需要进行检查。然而,测量肺功能作为基线是有用的。
肺量测定
通常在发作间期正常,但如果控制不佳(FEV1:FVC <70%),则可能存在阻塞模式。如果存在阻塞模式,则在支气管扩张剂后恢复正常高度提示患有哮喘。
其他
峰值呼气流量(PEFR)是呼吸功能的粗略测量指标。
支气管激发试验(组胺或乙酰胆碱)可用于诊断不明的疾病,但这些试验不易解读,需要专家指导。轻度哮喘儿童(诊断可能存在疑问)在 50% 的病例中会得到阴性结果。
运动测试有助于评估是否存在运动引起的症状
皮肤点刺试验或血清特异性 IgE 检测对过敏原可能有用,但在哮喘的诊断或治疗中作用有限。阴性测试结果排除了呼吸道对所测试过敏原的过敏性致敏,但阳性结果仅表示敏感,而不一定是过敏。
可以进行呼出气一氧化氮(ENO) 检测。NO 是由支气管上皮细胞产生的,在 Th2 驱动的嗜酸性炎症患者中,NO 的产生会增加。哮喘患者的 ENO 水平升高,可用于测量控制情况。过敏性鼻炎(花粉症)患者也会升高 ENO。
胸部 X 光检查:大多数参加门诊就诊的儿童可能会被要求进行胸部 X 光检查,因为进行基线 CXR 很有用。
如果对哮喘诊断有疑问或孩子对哮喘治疗没有反应,可以进行其他检查:
- 食管 pH 值研究旨在探讨胃食管反流
- 支气管镜检查以排除结构异常 - 也可以收集组织进行活检(内镜活检)或液体(支气管肺泡灌洗)
- 氯化物汗液试验排除囊性纤维化
- 鼻刷活检用于评估纤毛以排除原发性纤毛运动障碍
- 血清 IgG、IgA 和 IgM 以及疫苗接种反应(排除免疫缺陷)
- HRCT(高分辨率CT)排除支气管扩张。
- 痰培养
管理
持续管理
治疗哮喘的首要目标是实现良好的症状控制。
对于儿童来说,这包括全程上学、无睡眠障碍、每周日间症状出现次数少于 2 次、日常活动不受限制、无病情加重、每周使用沙丁胺醇次数少于 2 次以及维持肺功能正常。
治疗以英国胸科学会(BTS)、苏格兰校际指南网络 (SIGN) 和全球哮喘防治创议 (GINA)发布并定期审查的指南为基础。GINA 于 2023 年更新了哮喘治疗指南³,并纳入了一项针对 5 岁以上儿童的新策略,即MART(维持和缓解疗法),其中单个吸入器既可作为缓解药物,又可作为维持药物。研究发现,这可以更好地控制症状并减少病情恶化和住院治疗。治疗方法是“分步式的”,即如果当前步骤无法控制症状,则儿童将进入下一级治疗。目的是在尽可能最低的治疗步骤下控制所有症状。
≤5岁的儿童
步骤 1 – 病毒性疾病发作时,间歇性短期使用低剂量吸入性皮质类固醇
第 2 步 - 每日低剂量 ICS(吸入皮质类固醇)
第 3 步 - 双倍“低”剂量 ICS
步骤 4 - 继续 ICS 并咨询呼吸科医生进行评估
6-11 岁儿童
步骤 1 – 需要 SABA(短效 B2 激动剂)时,使用低剂量吸入皮质类固醇
第 2 步 - 每日低剂量 ICS + 按需 SABA
步骤 3 - 低剂量 ICS-LABA(长效 B2 激动剂)或中剂量 ICS或极低剂量 ICS-福莫特罗 (MART)
步骤 4 - 中剂量 ICS-LABA或低剂量 ICS-福莫特罗 (MART)
-请呼吸科医生进行评估
第 5 步 - 高剂量 ICS-LABA
-请呼吸科医生进行评估
-考虑使用其他药物,如单克隆抗体
12 岁以上的儿童
步骤 1 – 根据需要使用低剂量 ICS-福莫特罗
第 2 步 - 根据需要使用低剂量 ICS-福莫特罗
第 3 步 - 低剂量维持 ICS-福莫特罗加上按需低剂量 ICS-福莫特罗
步骤 4 - 中剂量 ICS-福莫特罗维持治疗,并根据需要使用低剂量 ICS-福莫特罗
步骤 5 – 在步骤 4 中添加长效毒蕈碱拮抗剂 (LAMA)
-请呼吸科医生进行评估
-考虑使用高剂量 ICS-福莫特罗
-考虑使用其他药物,如单克隆抗体
其他药物
如果在呼吸儿科医生的护理下,尽管使用了大剂量吸入皮质类固醇并辅以辅助治疗,病情仍未得到控制,则可能会要求一些儿童尝试生物制剂。
1. 奥马珠单抗是一种针对 IgE 的单克隆抗体,可降低血液中的游离 IgE。这可降低 IgE 介导的炎症反应。该药物仅应用于上述持续控制不佳且有证据表明对常年吸入性过敏原(屋尘螨)过敏且血清总 IgE 升高的儿童。
2. 美泊利单抗是 IL-5 的单克隆抗体,可与循环中的 IL-5(细胞因子)结合,导致嗜酸性粒细胞死亡。
3. Dupilumab 是一种针对 IL-4 的单克隆抗体,旨在减少细胞因子释放并减轻炎症。
一般管理要点
- 气雾吸入器装置应始终与间隔装置一起使用。
- 一定要问顺从性问题。是否因为孩子没有接受治疗,症状才得不到控制?
- 长效β-2激动剂(例如沙美特罗)不应作为单一疗法吸入器开处方,而应与皮质类固醇联合开处方。
- 类固醇等效性:氟替卡松的效力是倍氯米松的两倍,因此,如果儿童使用 Seretide 125 吸入器 2 喷 BD(每剂 125 微克氟替卡松),则等效每日倍氯米松剂量为 1000 微克(125×4 = 500,x2(效力是倍氯米松的两倍))。
- 哮喘管理计划:所有被诊断患有哮喘的儿童都应该有一份书面的哮喘管理计划。
- 吸入器技术应由哮喘/执业护士审查
并发症
哮喘恶化
哮喘发作可能会危及生命。
临床特征(图1)
- 轻度:空气中 SaO2 >92%,发声无困难,轻度胸壁萎缩,中度呼吸急促。
- 中度:SaO2 <92%,呼吸困难,中度胸壁萎缩。
- 重度:SaO2 <92%,PEFR 33-50% 最佳或预测值,无法一口气说完一句话或气喘吁吁无法说话/进食,心率 >125(5 岁以上)或 >140(2-5 岁),呼吸频率 >30(5 岁以上)或 >40(2-5 岁)。
- 危及生命:SaO2 <92%,PEFR <33% 预测值,无声胸腔,呼吸困难,发绀,低血压,疲惫,意识模糊
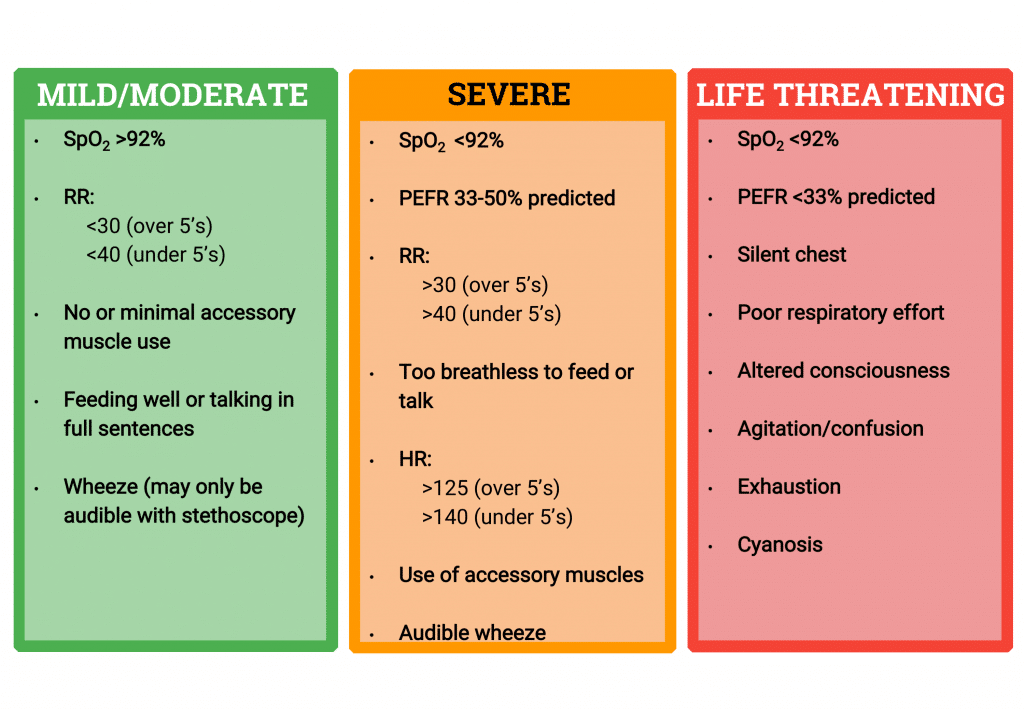
图 1:哮喘严重程度分类
立即治疗
- 氧气:SaO2 <94% 应接受高流量氧气以维持血氧饱和度在 94-98% 之间。
- 支气管扩张剂:吸入 SABA(沙丁胺醇)——严重时可通过雾化器吸入。对于轻度/中度哮喘发作的儿童,吸入器和储雾器与雾化器一样有效。
- 如果对吸入 SABA 无反应或反应不佳,则添加异丙托溴铵(抗毒药)
- 皮质类固醇:应开始短期(3 天)口服泼尼松龙。没有足够的证据表明单剂量口服地塞米松比 3 天的泼尼松龙疗程更有优势,但实际上这可能是使用的药物。如果孩子呕吐或身体不适无法服用口服药物,应使用静脉注射氢化可的松。
二线管理
- 如果吸入支气管扩张剂没有反应,可以考虑静脉注射沙丁胺醇,并听取专家意见。监测沙丁胺醇的毒性至关重要。
- 可以考虑使用硫酸镁,因为它具有支气管扩张剂的作用。
安全排放标准
- 支气管扩张剂通过吸入器和储雾罐以 4 小时或更长的间隔服用(例如,每 4 小时通过储雾罐吸入 6 口沙丁胺醇)。以前的做法是在几天内逐渐减少支气管扩张剂的用量或间隔,但这种做法没有足够的临床证据。因此,儿童应每 4 小时按需接受 6-10 口沙丁胺醇,如果症状没有得到控制,请寻求医疗帮助。
- 空气中 SaO2 >94%
- 评估/教授吸入器技术
- 向家长提供并解释书面哮喘管理计划
- 出院后 24 小时内应通知全科医生,并应在 2 个工作日内安排初级保健跟进
